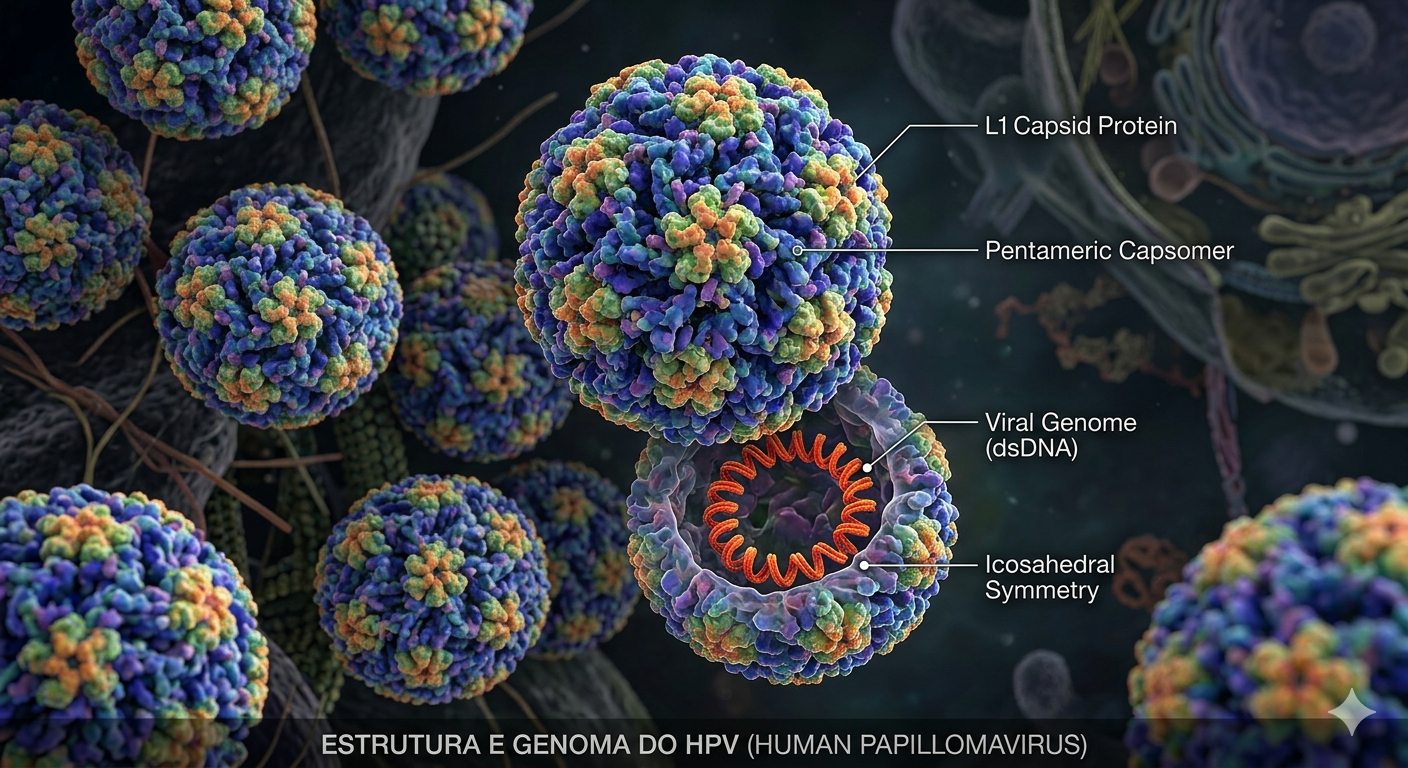
O Ministério da Saúde anunciou uma atualização relevante na política de imunização contra o HPV no Brasil. A mudança, formalizada por meio de Nota Técnica recente do Programa Nacional de Imunizações (PNI), amplia o público-alvo da vacinação no Sistema Único de Saúde (SUS) e inaugura uma nova abordagem: a vacina passa a ser utilizada não apenas como prevenção primária, mas também como estratégia adjuvante após tratamento de lesões precursoras do câncer do colo do útero.
Essa alteração representa um marco importante na política pública de enfrentamento ao câncer cervical, especialmente considerando evidências científicas recentes sobre recorrência de lesões e benefícios da imunização mesmo após intervenções terapêuticas.
Entenda a mudança: quem passa a ser incluído na vacinação contra HPV
Até então, a vacinação contra o HPV no SUS era direcionada principalmente a públicos mais jovens, antes do início da vida sexual, com foco na prevenção da infecção pelo vírus. No entanto, com a nova diretriz, o Ministério da Saúde passa a recomendar a vacinação para mulheres que já foram tratadas por lesões cervicais de alto grau.
Especificamente, o novo grupo prioritário inclui mulheres com histórico de:
- NIC 2+ (Neoplasia Intraepitelial Cervical grau 2 ou superior);
- NIC 3;
- Adenocarcinoma in situ (AIS);
especialmente aquelas que passaram por procedimentos excisionais, como a LEEP (Loop Electrosurgical Excision Procedure) ou conização.
A inclusão desse público decorre de um dado clínico relevante: mesmo após o tratamento, essas pacientes permanecem com risco significativo de recorrência das lesões e de evolução para câncer cervical invasivo.
O racional científico por trás da decisão
A decisão do Ministério da Saúde não é arbitrária. Pelo contrário, ela se apoia em evidências robustas da literatura médica.
Estudos demonstram que mulheres tratadas para lesões de alto grau apresentam:
- risco de recorrência em torno de 17%;
- risco persistentemente elevado de câncer cervical invasivo por mais de 25 anos;
Além disso, novos procedimentos terapêuticos, embora eficazes, podem estar associados a complicações como:
- parto prematuro;
- estenose cervical;
Diante desse cenário, a vacinação surge como uma estratégia complementar para reduzir riscos e melhorar o prognóstico dessas pacientes.
Como funcionará a vacinação no SUS
A operacionalização da nova estratégia também foi detalhada pelo Ministério da Saúde. O protocolo prevê:
Público-alvo:
Mulheres com NIC 2+ ou AIS que tenham sido submetidas a procedimentos excisionais (LEEP ou conização).
Idade:
Não há restrição etária — um ponto relevante que amplia significativamente o alcance da política.
Momento da vacinação:
Preferencialmente no mesmo ano do procedimento, podendo ocorrer até 12 meses após a intervenção.
Esquema vacinal:
Três doses, administradas ao longo de seis meses.
Acesso:
A vacinação será realizada pelo SUS mediante prescrição médica com indicação clínica (CID).
Registro:
A estratégia passa a integrar oficialmente o Programa Nacional de Imunizações (PNI).
Benefícios esperados da nova estratégia
Embora a vacina contra o HPV seja tradicionalmente associada à prevenção da infecção inicial, estudos recentes apontam benefícios adicionais quando utilizada após o tratamento de lesões cervicais.
Entre os principais efeitos positivos observados, destacam-se:
- redução significativa da recorrência de NIC 2/3;
- menor necessidade de novos procedimentos cirúrgicos;
- proteção contra novos subtipos virais do HPV;
- redução da disseminação do vírus para outros sítios anatômicos;
Esses benefícios reforçam a lógica de que a vacinação, nesse contexto, atua como uma camada adicional de proteção, diminuindo a chance de progressão da doença.
Mudança de paradigma: da prevenção à estratégia adjuvante
O ponto mais relevante dessa atualização talvez seja conceitual. A vacinação contra o HPV deixa de ser vista exclusivamente como uma ferramenta de prevenção primária e passa a integrar o cuidado longitudinal das pacientes já tratadas.
Na prática, isso significa que o SUS adota uma abordagem mais sofisticada e baseada em evidências, incorporando a vacina como parte do tratamento ampliado do câncer cervical.
Essa mudança de paradigma aproxima o Brasil de diretrizes internacionais e fortalece a estratégia de controle da doença, que ainda representa um importante problema de saúde pública, especialmente em regiões com menor acesso ao rastreamento.
Impactos para a saúde pública
A ampliação do público-alvo da vacinação contra HPV tende a gerar impactos relevantes no médio e longo prazo, tais como:
- redução da incidência de recidivas de lesões cervicais;
- diminuição da necessidade de intervenções repetidas;
- potencial queda nas taxas de câncer do colo do útero;
- otimização dos custos do sistema de saúde com tratamentos mais complexos;
Além disso, a estratégia contribui para um cuidado mais integral e baseado em risco, alinhado às melhores práticas da medicina preventiva moderna.
A atualização da política de vacinação contra o HPV pelo Ministério da Saúde representa um avanço significativo na luta contra o câncer do colo do útero no Brasil. Ao incluir mulheres já tratadas por lesões de alto grau, o SUS amplia a proteção e incorpora evidências científicas recentes à prática clínica.
Mais do que uma simples ampliação de público, trata-se de uma mudança estratégica que reposiciona a vacina como ferramenta essencial não apenas na prevenção, mas também no controle da progressão da doença.
Para profissionais de saúde, estudantes e gestores, compreender essa mudança é fundamental — afinal, ela redefine protocolos, amplia possibilidades terapêuticas e, sobretudo, pode salvar vidas.